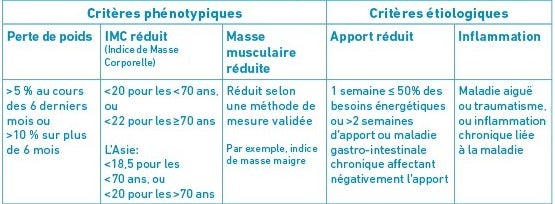
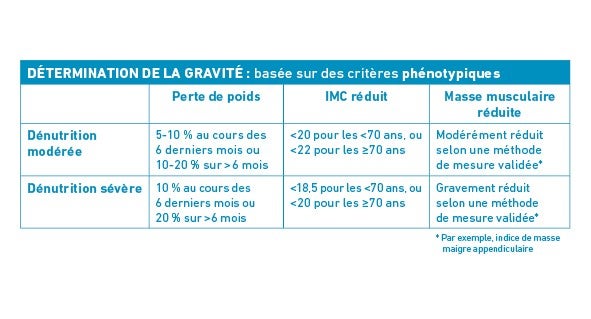
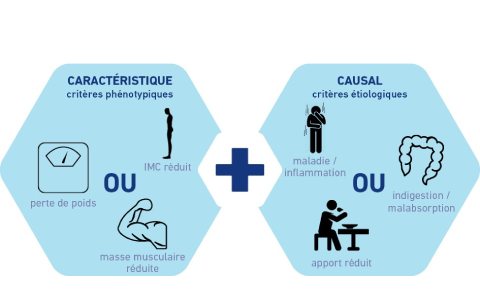
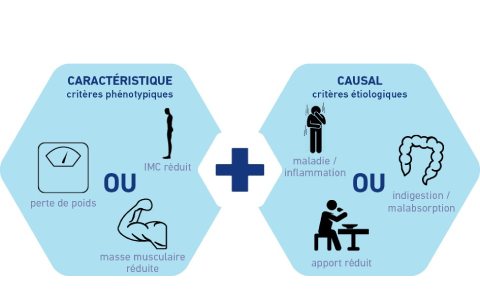
L’importance des électrolytes pour une santé optimale
Les électrolytes sont essentiels pour la santé et le bon fonctionnement de notre corps. Ils sont responsables de diverses fonctions corporelles et contribuent à l'homéostasie de notre corps. Un déséquilibre peut avoir des conséquences négatives sur la santé et doit être évité. Une hydratation suffisante joue un rôle important dans le maintien de l'équilibre électrolytique.
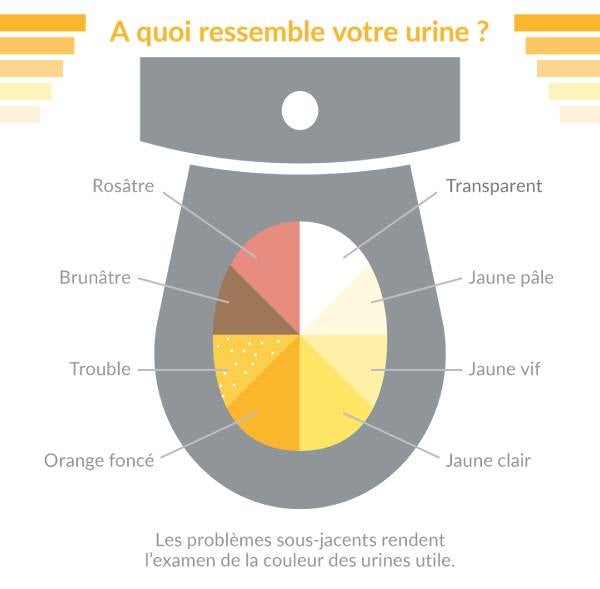
Les électrolytes sont des minéraux ou des sels chargés qui sont responsables de diverses fonctions corporelles. D'une part, ils régulent l'équilibre des fluides (absorption d'eau) et la contraction musculaire, d'autre part, ils jouent un rôle important dans le système nerveux et contribuent à maintenir la stabilité de la tension artérielle. Compte tenu de ces diverses fonctions, les électrolytes sont indispensables et un bon équilibre est crucial.1 Cependant, en raison de certaines circonstances (cfr. maladies, prise de médicaments, déshydratation, ...), un déséquilibre peut se produire et divers symptômes peuvent apparaître, tels que la fatigue, la faiblesse musculaire et les crampes, la sensation de soif et les maux de tête.1, 2
Les électrolytes les plus importants pour notre corps sont le sodium, le potassium, le calcium, le chlorure et le magnésium. Chacun ayant une fonction spécifique, ils contribuent à l'homéostasie de notre corps. Les électrolytes peuvent être obtenus à partir de certains aliments et de l'eau.1 Il est essentiel de boire suffisamment d'eau par jour (1,5-2,5 litres/jour) car les électrolytes dépendent de l'équilibre hydrique.2,3 Ainsi, une consommation insuffisante d'eau a des effets néfastes sur le métabolisme des électrolytes et sur diverses fonctions de l'organisme.
Liste de référence:
- MedlinePlus. National Library of Medicine (US). Fluid and Electrolyte Balance (May, 2024). Consulted on Feb 27th 2025. Available from: https://medlineplus.gov/fluidandelectrolytebalance.html
- Reber et al. (Nov, 2019). Management of Dehydration in Patients Suffering Swallowing Difficulties. J Clin Med. 8;8(11):1923. doi: 10.3390/jcm8111923.
- EFSA Panel on Dietetic Products, Nutrition, and Allergies (NDA); Scientific Opinion on Dietary reference values for water. EFSA Journal 2010; 8(3):1459. [48 pp.]. doi:10.2903/j.efsa.2010.1459
- En savoir plus sur L’importance des électrolytes pour une santé optimale
- Se connecter ou s'inscrire pour publier un commentaire