Nutrition en cas de paralysie cérébrale
Découvrez notre aperçu simple et complet de nutrition médicale pour les patients atteints de troubles neurologiques ! Les troubles neurologiques, qui affectent le système nerveux, nécessitent souvent des besoins nutritionnels spécifiques pour améliorer la qualité de vie. Vous pouvez facilement naviger dans cet aperçu pour identifier les besoins nutritionnels spécifiques de vos patients, que ce soit pour une nutrition orale ou une nutrition par sonde. Améliorez la qualité des soins en trouvant rapidement les bonnes solutions nutritionnelles médicales. Faites la différence pour vos patients grâce à notre approche accessible et efficace !
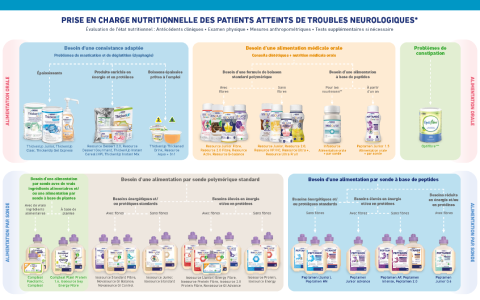
Les patients souffrant de troubles neurologiques peuvent avoir des difficultés à manger et à boire. Il est donc crucial de répondre correctement à leurs besoins nutritionnels. Découvrez ci-dessus un aperçu de la nutrition médicale, avec différentes solutions conçues pour répondre aux besoins nutritionnels spécifiques de chaque patient, tant pour l'alimentation orale que pour l'alimentation par sonde.
Pour les patients ayant des problèmes de mastication et de déglutition, il existe une gamme de produits à consistance adaptée. Cela inclut des épaississants, des produits enrichis en énergie et en protéines, ainsi que des boissons épaissies prêtes à l'emploi.
De plus, une large sélection de nutrition médicale orale est disponible. Cela varie des boissons nutritionnelles polymères, avec ou sans fibres, à la nutrition à base de peptides, adaptée aux nourrissons et aux enfants à partir de 1 an.
Pour les patients dépendant de l'alimentation par sonde, il existe des produits composés de vrais ingrédients nutritionnels ou d'ingrédients d'origine végétale. La nutrition par sonde polymère est disponible pour des besoins énergétiques et/ou protéines standards ou élevés, avec des options qui contiennent ou ne contiennent pas de fibres.
De plus, il existe également une nutrition par sonde à base de peptides, adaptée à différents besoins énergétiques et protéiques standards ou augmentés, y compris des options avec fibres. Cela permet aux professionnels de la santé d'adapter l'alimentation aux besoins individuels de chaque patient.
Cette vaste gamme de nutrition médicale a été développée pour fournir aux professionnels de santé les informations et le soutien nécessaires à l'amélioration de la qualité de vie des patients souffrant de troubles neurologiques.
- En savoir plus sur Nutrition en cas de paralysie cérébrale
- Se connecter ou s'inscrire pour publier un commentaire