Recettes avec Compleat

- En savoir plus sur Recettes avec Compleat
- Se connecter ou s'inscrire pour publier un commentaire





INGRÉDIENTS
USTENSILES
PRÉPARATION
CONSEIL
ALLERGÈNES
Téléchargez plus de recettes avec Resource® Junior.



Nestlé Health Science offre aux professionnels de la santé la possibilité de demander un échantillon.
Attention : en raison de la forte demande, les demandes d'échantillons de Compleat® Paediatric Oral Blends ne sont temporairement pas possibles.
La dénutrition liée à la maladie reste une menace silencieuse mais grave pour les patients partout en Europe, avec de fortes disparités d’accès à une nutrition médicale appropriée. Les nouvelles données du MNI montrent comment un dépistage inégal, une expertise insuffisante et des systèmes de remboursement variables empêchent de nombreux patients d’obtenir les soins dont ils ont besoin. Ces barrières sont évitables — il est temps d’agir. Vous souhaitez en savoir plus ? Connectez‑vous et lisez le résumé complet.
Briser les barrières : améliorer l’accès à la nutrition médicale pour de meilleurs résultats chez les patients
La dénutrition liée à la maladie (Disease‑Related Malnutrition, DRM) représente un problème de santé majeur dans le monde, touchant des patients de tout âge, en particulier les personnes atteintes de cancer ou de maladies gastro‑intestinales. Elle entraîne des résultats cliniques défavorables et accroît la pression sur les systèmes de santé en raison de séjours hospitaliers prolongés, de complications supplémentaires et de coûts plus élevés. Parallèlement, les données montrent qu’un dépistage précoce, un diagnostic rapide et une thérapie nutritionnelle médicale peuvent considérablement améliorer les résultats de santé et la qualité de vie, tout en offrant des avantages économiques.
Malgré l’importance des soins nutritionnels, de fortes inégalités persistent en Europe dans l’accès à la nutrition médicale. Une enquête du MNI menée en 2024 dans dix pays européens (dont les Pays‑Bas et la France) révèle des différences marquées dans la manière dont la DRM est détectée et prise en charge. Si le dépistage est disponible dans de nombreux pays, il n’est obligatoire que dans une minorité d’entre eux. Les connaissances en matière d’interventions nutritionnelles varient fortement selon les professionnels de santé et restent souvent limitées aux milieux hospitaliers. L’accès à des équipes spécialisées en nutrition est lui aussi très inégal.
Le remboursement de la nutrition médicale — notamment les compléments oraux, la nutrition entérale et parentérale — diffère également fortement selon le pays, le contexte, la pathologie et l’âge. En conséquence, des patients présentant des besoins similaires ne bénéficient pas toujours du même niveau de soutien. Les patients eux‑mêmes rencontrent des obstacles : la sensibilisation à la DRM est faible et ils peinent souvent à s’orienter dans des systèmes de soins complexes.
Six obstacles principaux perpétuent ces inégalités :
Enfin, il est souligné que les inégalités de santé — y compris celles liées à l’accès à la nutrition médicale — sont inutiles, évitables, injustes et inacceptables. La conclusion est claire : une action urgente est nécessaire à tous les niveaux du système de santé. Les décideurs, cliniciens, organisations de soins et acteurs de l’industrie doivent collaborer pour mettre en place des améliorations structurelles, harmoniser les processus de soins nutritionnels et renforcer la sensibilisation à la DRM. Seul un effort collectif permettra à chaque patient d’accéder à une prise en charge nutritionnelle adéquate et fondée sur les preuves.
Envie d’en savoir plus ? Le magazine " The Parliament Magazine " de l’Union européenne a également publié un article sur ce sujet. Vous pouvez consulter l’intégralité du white paper ici.


Les patients atteints de la maladie de Hirschsprung présentent une anomalie congénitale où les cellules nerveuses de certaines parties de l’intestin sont absentes ou fonctionnent moins bien. Cela peut entraîner, entre autres, de la constipation et des difficultés à évacuer les selles. Cette étude a évalué l’effet d’une intervention nutritionnelle avant une intervention chirurgicale. Envie d’en savoir plus ? Lisez l’article complet ici.
La maladie de Hirschsprung est une anomalie congénitale rare dans laquelle une partie de l’intestin ne reçoit pas de signal des cellules nerveuses. On estime qu’environ 1 naissance sur 5000 concerne un enfant atteint de la maladie de Hirschsprung. Cela peut entraîner des difficultés d’évacuation des selles, avec souvent une constipation sévère comme conséquence. Les segments intestinaux non fonctionnels sont généralement retirés chirurgicalement dès le plus jeune âge. Le moment optimal pour une telle intervention reste, à ce jour, un sujet de discussion parmi les chirurgiens. En revanche, il existe un consensus sur le fait que le statut nutritionnel du patient devrait être optimal avant l’opération. Les connaissances dans ce domaine restent toutefois limitées. Ce qui est bien établi, en revanche, est que la dénutrition préopératoire est fréquente chez ces patients, tout comme un poids insuffisant pour l’âge (Z‑scores weight‑for‑age), ce dernier étant associé à un risque accru de complications postopératoires, notamment d’entérocolite.
Selon les recommandations de l’ESPEN, les patients programmés pour une intervention chirurgicale majeure et présentant un risque élevé de dénutrition devraient recevoir un soutien nutritionnel 7 à 14 jours avant l’opération. Dans cette étude, 110 patients âgés de 1 mois à 5 ans ont été inclus : 55 ont reçu un soutien nutritionnel préopératoire et 55 autres ont reçu les soins médicaux standards.
Le soutien nutritionnel préopératoire consistait en :
Principaux résultats
Trois mois après l’intervention, l’incidence de l’entérocolite était significativement plus faible dans le groupe ayant reçu un soutien nutritionnel préopératoire. Ces résultats montrent que le soutien nutritionnel préopératoire réduit le risque d’entérocolite postopératoire chez les enfants atteints de la maladie de Hirschsprung. De plus, le groupe bénéficiant du soutien nutritionnel préopératoire présentait également de meilleurs weight‑for‑age Z‑scores ainsi qu’un IMC plus élevé le jour de l’intervention chirurgicale.
En savoir plus ? Consultez l’étude complète ici.
Source: Zhang, Hy., Chen, K., Zhang, Y. et al. Preoperative nutritional support in children with Hirschsprung disease: a prospective multicenter open-label randomized controlled trial. Nat Commun 16, 11171 (2025). https://doi.org/10.1038/s41467-025-66541-x
*L’allaitement maternel est le meilleur choix pour un bébé.


De plus en plus de personnes choisissent une alimentation végétale. Mais que se passe-t-il si l’on tombe malade et que l’on a besoin d’une nutrition entérale ? La nutrition entérale végétale constitue-t-elle alors une bonne alternative aux formules standards, souvent basées sur des protéines d’origine animale ? C’est précisément ce qui a été étudié dans cet article scientifique. Connectez-vous et découvrez-en plus !
Introduction
De plus en plus de personnes optent pour une alimentation végétale, et les patients semblent vouloir prolonger cette tendance dans leur traitement. Cependant, il existe encore peu d’options de nutrition entérale végétale. Les formules actuelles à base de soja ne sont pas toujours adaptées aux régimes véganes, sont parfois mal tolérées et présentent une densité relativement faible en calories et en protéines. Il apparaît donc qu’il existe un besoin pour une nutrition entérale entièrement végétale, hyperénergétique et riche en protéines, sans lait ni soja. Cette étude a évalué la tolérance gastro-intestinale, l’acceptation, l’adhésion au traitement et la satisfaction liées à Compleat Plant Protein 1.6, une formule de nutrition entérale végétale à base de protéines de pois.
Les principaux résultats de cette étude en un coup d'œil :
Vous voulez en savoir plus ? Lisez l'étude complète ici.
Source : Evans J. et al. Clinical Nutrition Open Science, 2026(65):2667-2685.


Cette étude évalue l'effet du produit épaississant liquide ThickenUP® Gel Express sur la fonction de déglutition et l'état d'hydratation, ainsi que sur l'acceptabilité, l'appétence, l'adhérence thérapeutique et les troubles gastro-intestinaux chez des patients atteints de dysphagie oropharyngée qui utilisent ThickenUP® Gel Express quotidiennement pendant 14 jours.
La dysphagie est un problème courant, la dysphagie oropharyngée (DO) touchant également de nombreux patients. On observe des taux de prévalence élevés dans certaines populations de patients, telles que les personnes âgées (> 60 %) et les personnes atteintes de troubles neurologiques (> 50 % à 80 %). La DO entraîne à son tour diverses conséquences, notamment la pénétration et l'aspiration dans les voies respiratoires (ceci est déterminé par le score de pénétration-aspiration PAS) et un risque plus élevé de déshydratation. Ainsi, 19 % à 100 % des patients atteints de DO souffrent de déshydratation comme complication majeure.
L'utilisation d'épaississants joue un rôle important dans la prise en charge de la DO et cette étude examine l'effet thérapeutique, l'état d'hydratation et l'acceptabilité par les patients après l'utilisation de ThickenUP® Gel Express, un épaississant liquide et résistant à l'amylase.
Dans l'infographie ci-dessous, vous pouvez lire les principales conclusions de cette étude. Download
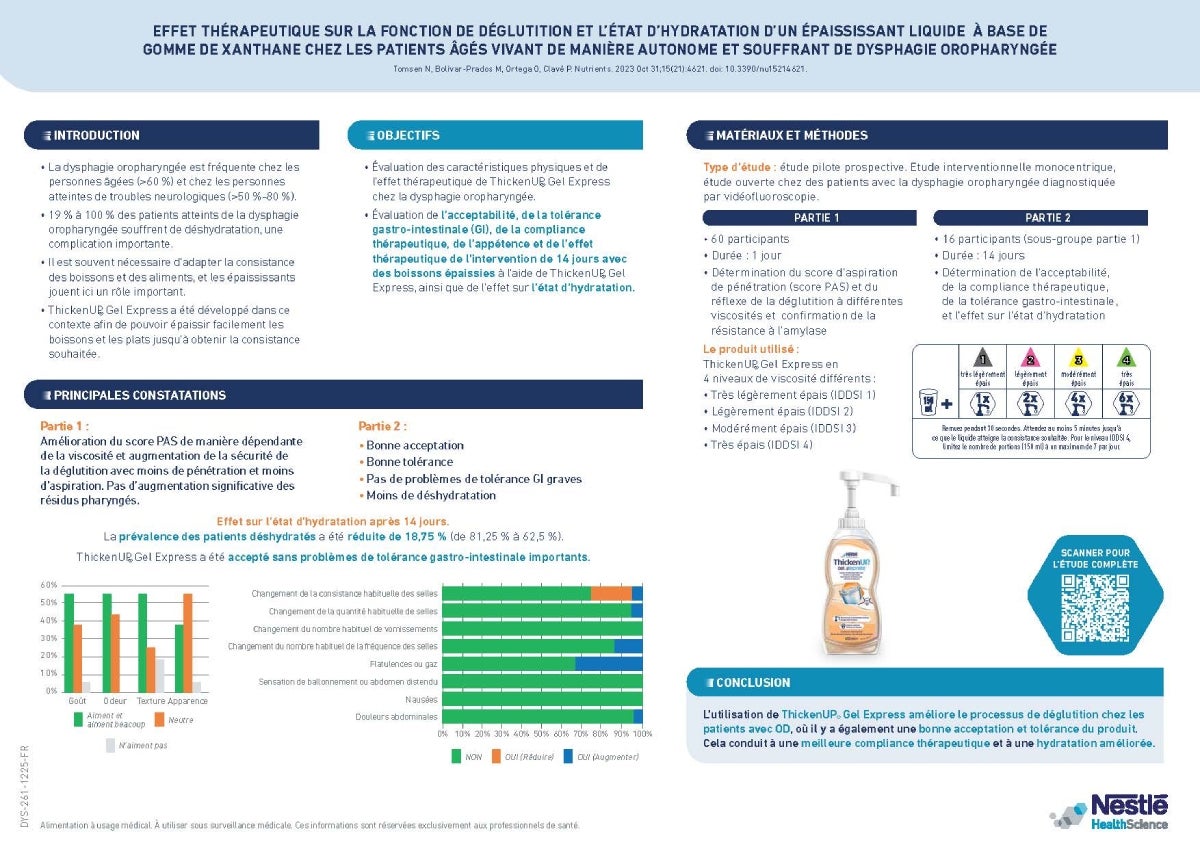
Si vous souhaitez lire l'étude complète, cliquez sur le lien suivant.
Référence :
Tomsen, N., Bolívar-Prados, M., Ortega, O., Clavé, P. (2023). Therapeutic Effect on Swallowing Function and on Hydration Status of a New Liquid Gum-Based Thickener in Independently-Living Older Patients with Oropharyngeal Dysphagia. Nutrients. 2023 Oct 31;15(21):4621. doi: 10.3390/nu15214621.


INGRÉDIENTS
MATÉRIEL NÉCESSAIRE
PRÉPARATION
ALLERGÈNES



INGRÉDIENTS
FOURNITURES
PRÉPARATION
ALLERGÈNES
Téléchargez plus de recettes avec Resource® Ultra +.


